Anatomie des artères
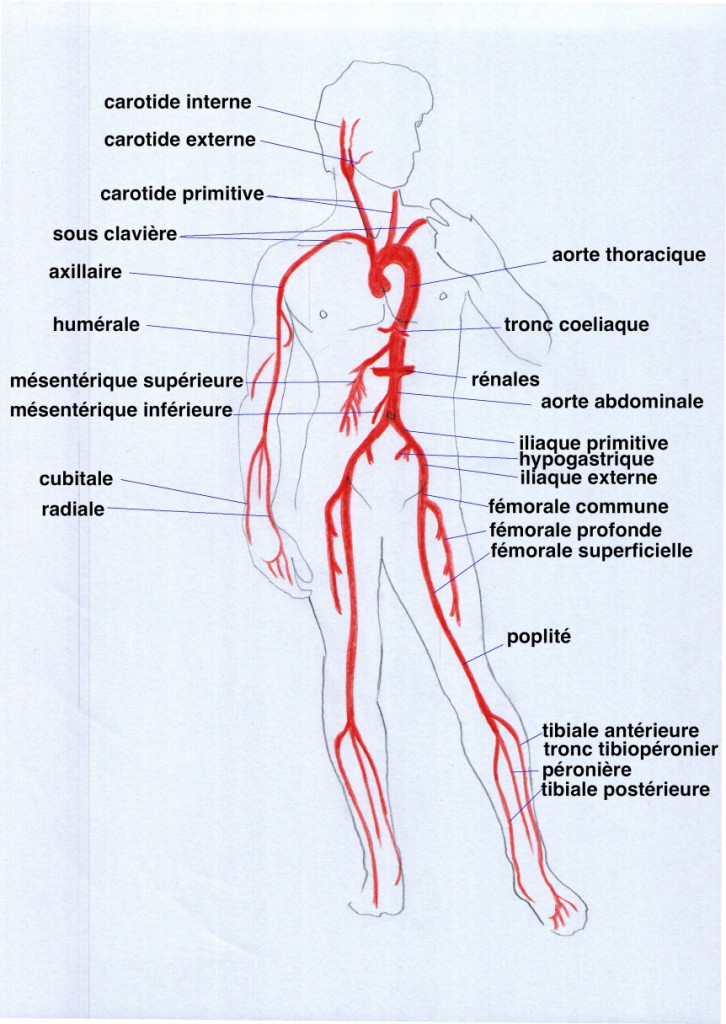
La chirurgie vasculaire artérielle concerne l’aorte thoracique et abdominale et ses branches :
– Les branches de l’aorte thoracique naissent dans le thorax pour le cou et la tête ( artères carotides et vertébrales) et pour les membres supérieurs ( artères sous-clavièrs puis axillaires et humérales )
– Les branches de l’aorte abdominale naissent dans l’abdomen pour le foie , l’estomac, la rate et le pancréas ( tronc coéliaque) pour l’intestin grèle et le colon ( artères mésentérique ) pour les reins ( artères rénales)
– La terminaison de l’aorte en deux branches naissant dans le bassin pour la vessie, le rectum, l’utérus le vagin ou la prostate (les artères iliaques ) et les membres inférieurs à partir du pli de l’aine (les artères fémorales profondes et superficielles) qui deviennent l’artère poplité au niveau du genou qui donne 3 axes de jambes ( tibiale postérieure, antérieure et péronière)
La maladie artérielle
![]()




L’athérome (athérosclérose) est la maladie artérielle la plus fréquente. Les dépôts lents et progressifs dans la paroi de l’artère aboutissent à un épaississement de la paroi réalisant une réduction de la lumière artérielle ( sténose) et allant jusqu’à l’obstruction de la lumière ( occlusion) Un caillot sanguin peut parfois accélérer la thrombose du vaisseau.
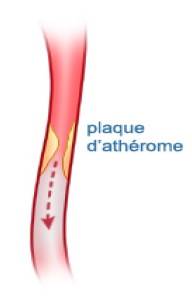
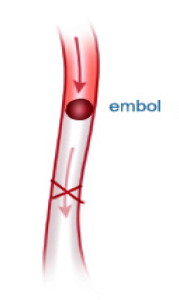 La plaque athéromateuse peut se compliquer par hémorragie dans son épaisseur avec pour conséquence l’augmentation rapide de son épaisseur. La plaque peut s’ulcérer par effraction de la tunique interne l’intima, les caillôts se formant à sa surface peuvent être entrainés par la circulation formant des embolies. Les embols sont transportés par le flux sanguin et se bloquent dans l’artère dont le calibre devient trop petit pour les laisser progresser
La plaque athéromateuse peut se compliquer par hémorragie dans son épaisseur avec pour conséquence l’augmentation rapide de son épaisseur. La plaque peut s’ulcérer par effraction de la tunique interne l’intima, les caillôts se formant à sa surface peuvent être entrainés par la circulation formant des embolies. Les embols sont transportés par le flux sanguin et se bloquent dans l’artère dont le calibre devient trop petit pour les laisser progresser
Les symptômes
Les symptômes de l’athérosclérose peuvent apparaître et s’aggraver sur une période de temps assez longue, avant de devenir invalidants, limitant la marche. Ils peuvent être attribués à tort à une autre pathologie (sciatique, arthrose) L’apparition d’une douleur brutale, d’une froideur ou d’une ulcération cutanée peuvent être le premier signe de l’atteinte.
L’épaississement progressif de la paroi des artères des membres conduit à une réduction de la circulation sanguine vers le membre dont l’expression clinique est classée en plusieurs stades selon la Classification de Leriche et Fontaine
- Stade I : asymptomatique : le patient ne présente aucun symptôme, la maladie n’est constater que par un examen clinique (diminution d’un pouls ou perception d’un souffle) ou un examen complémentaire (écho-doppler)
- Stade II : Lorsque le degré de la sténose dépasse 70% le patient souffre de claudication intermittente : les douleurs musculaires de la jambe, de la cuisse et de la fesse surviennent à la marche pour une distance toujours identique sur terrain plat et à vitesse de marche identique. La douleur disparaît à l’arrêt de la marche Ce périmètre de marche permet de surveiller l’évolution de la maladie, une diminution de celui-ci traduisant une aggravation de la maladie.
- Stade III : douleur permanente ou de décubitus : le patient souffre en permanence même au repos et la nuit, la douleur l’oblige à dormir le pied en position pendant en dehors du lit
- Stade IV : gangrène : Le patient présente des troubles trophiques parfois limités à une tache noire sur un orteil ou le talon mais peut aller jusqu’à la nécrose qui nécessite alors une amputation. Si une revascularisation est possible l’amputation est parfois évitée ou sauve une partie plus importante du membre (conservation du talon ou du genou). La gangrène est dite humide en cas de surinfection des zones dévascularisées avec risque de cellulite sous-cutanée qui menace la viabilité du membre inférieur au-delà de la zone de gangrène et parfois du pronostic vital.
L’artérite est responsable d’accidents aigues par thrombose d’une artère sténosée avec parfois une ischémie aigué qui nécessite une intervention en urgence (dans les 6 heures) car l’absence prolongée de circulation artérielle entraîne des déficits neurologiques sensitifs et moteurs et conduit à l’amputation (ischémie dépassée)
L’examen clinique
L’examen clinique permet de dépister une artère rétrécie ou bouchée et de déterminer la localisation de l’atteinte :
- Palpation des pouls qui sont diminués ou absent
- Froideur et décoloration de la peau
- Mesure de la pression artérielle à la cheville comparée à la pression artérielle au bras le rapport doit être normalement entre 1,3 et 1. Dans l’artérite il est inférieur à 1 et diminue d’autant que l’atteinte est plus sévère.
- Mesure du flux doppler
- Existence d’une impuissance qui fait suspecter une lésion aorto-iliaque
Les examens complémentaires
- la radio sans préparation peur monter des calcifications mais les artères ne sont pas visibles sans préparation.
- échographie-doppler donne des renseignements sur l’état de la paroi de l’artère et précise le siège et le type des lésions, et explore l’ensemble du réseau artériel de l’aorte aux artères du pied.
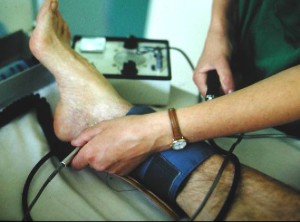
- La mesure de la pression transcutanée en oxygène pour juger du niveau de l’ischémie.
- L’IRM (imagerie par résonnance magnétique nucléaire) ou angio-IRM permet d’explorer les artères des membres inférieurs. Il nécessite l’injection intraveineuse d’un produit de contraste, le gadolinium.
- Le TDM ou angioscanner permet lui aussi l’exploration de l’ensemble du réseau artériel, il nécessite l’injection d’un produit de contraste iodé et est gêné par les calcifications artérielles. Des reconstructions en 3 D sont possibles.
- L’artériographie : Cette examen est moins utilisé en pré-opératoire grace aux explorations radiologiques non invasives ( échodoppler, scanner et IRM) car elle nécessite une ponction sous anesthésie locale de l’artère fémorale (plus rarement l’artère du membre supérieur radiale ou humérale) et l’injection d’un produit de contraste iodé. Cet examen permet une exploration complète de l’aorte et des membres inférieurs Des radiographies sont effectuées tout au long de la circulation du sang dans les artères. Les renseignements fournis permettent une décision thérapeutique :
- Siège et étendue des lésions
- Existence d’ulcération ou de thrombus pariétaux.
- Qualité des artères en amont et en aval des lésions
- Existence d’une circulation collatérale
- Présence d’anévrysme.
Lorsque les lésions sont accessibles à un traitement endoluminal (dilatation par ballon, stent) celui-ci peut être effectué dans le même temps que l’artériographie par la même ponction artérielle.

